Лучшие средства от обезвоживания
*Обзор лучших по мнению редакции expertology.ru. О критериях отбора. Данный материал носит субъективный характер, не является рекламой и не служит руководством к покупке. Перед покупкой необходима консультация со специалистом.
Содержание
- Вода в человеческом организме
- Причины обезвоживания
- Осторожно, малыши!
- Признаки дефицита воды: симптомы обезвоживания
- Как поставить диагноз обезвоживания по анализам крови?
- Восполняем запасы воды
- Лучшие средства от обезвоживания
- Пероральные растворы для регидратации
- Как правильно пить растворы?
- Немного о внутривенной регидратации
Обезвоживание, или эксикоз, довольно часто встречается в клинике инфекционных болезней, и особенно - когда речь идет об острых кишечных инфекциях, у детей и пожилых. Люди средних лет подвержены обезвоживанию в меньшей степени, в связи с хорошо развитыми компенсаторными механизмами сохранения жидкости. Но если даже взрослый, здоровый и сильный человек встретится, например, с холерой, то уже через двое суток, потеряв свыше 10% веса своего тела, он может очень быстро погибнуть. Обезвоживание достигает такой степени, что кровь начинает сворачиваться в сосудах, возникают генерализованные тромбозы, периферические вены запустевают и спадаются, капиллярный кровоток практически останавливается, температура тела падает, и наступает необратимая полиорганная недостаточность. И у холерного вибриона нет никаких смертоносных ядов и токсинов: все, что он может – это «вытянуть» всю воду из человека, чтобы размножившиеся вибрионы распространились на максимально большую площадь.
Казалось бы, что проще: самое лучшее средство от обезвоживания - это вода. К сожалению, это не совсем так. Вместе с водой человек теряет большое количество электролитов, и минеральных солей. Если восполнять только лишь потерю воды, не заботясь об ионном составе, то ничего хорошего из этого не получится. Возникнут серьезные сдвиги концентраций натрия, калия, магния, гидрокарбоната, что приведет к декомпенсированным нарушениям электролитного баланса. Рассмотрим, как распределены запасы воды в человеческом организме. После этого будут понятнее механизмы развития обезвоживания, и его причины.
Вода в человеческом организме
Когда-то давно, несколько сотен миллионов лет назад, все мы (точнее, наши предки), обитали в воде, и, выйдя на сушу, они захватили с собой часть внешней, океанской среды в виде воды. Она является универсальным растворителем, и в ней происходят все химические реакции, поддерживающие гомеостаз, или постоянство внутренней среды.
У здорового взрослого человека вода составляет почти 60% массы тела, остальное приходится на сухой остаток. У кого организм содержит больше воды, у мужчин или у женщин? Больше воды в организме мужчин, поскольку у них больше мышечной ткани, а у женщин обычно развита больше жировая ткань. Но жир содержит меньше воды, чем мышцы, он является гидрофобным, и отталкивает воду. У женщин в среднем 53% воды в организме, а у мужчин - около 60%.
Значительно больше воды содержат организмы малышей, и особенно новорождённых, которые состоят из воды практически на 70%. Чем старше человек, тем меньше воды в тканях его организма. Этот феномен находит свое отражение в возрастной патологии, например в остеохондрозе, при котором межпозвонковые хрящевые диски постепенно уменьшаются в объёме, теряют свою эластичность, высыхают, и вызывают определённую симптоматику – боли в спине, и ограничение объема движений.
Абсолютное количество воды в организме человека, который весит около 70 кг, довольно внушительно: больше 42 л воды. Это объем довольно большого и вместительного аквариума, в котором даже не очень маленькие рыбы будут чувствовать себя комфортно. Из этого объёма около 28 л находятся в виде внутриклеточной жидкости, а интерстициальная, или межклеточная и тканевая жидкость, будет составлять объем примерно 10,5 л, вместе с лимфой. Общий объем крови обычно составляет 8% от всей воды организма, и для человека такой массы вполне «хватит» около 3,5 л крови.
Естественно, что человек получает воду только лишь орально, то есть через рот, с питьем воды и употреблением жидкости, содержащейся в пище. Некоторое количество жидкости человек способен всасывать через кожу, но этот объём настолько незначительный, что представляет только теоретический интерес. Так, после нахождения в бане или сауне, окунувшись в прохладный бассейн, человек может всей площадью своей кожи впитать около 10 мл воды.
Потеря лишней жидкости, в основном, осуществляется через почки. Также вода теряется вследствие работы потовых желез, испаряясь через поверхность кожи, и с лёгкими, во время выдоха. У здорового человека все «плановые потери» воды строго компенсированы её потреблением, водный баланс находится в равновесии.
Обычное количество воды, необходимое взрослому человеку, который не находится в жарком климате и не занят тяжелым физическим трудом, составляет около 2 л жидкости ежесуточно. Если же температура окружающей среды повышается, или растет уровень физической нагрузки, то количество теряемой через кожу и лёгкие воды может возрасти вдвое.
У взрослого здорового человека в кишечник каждый день секретируется около 7-8 л жидкости. Откуда она берется? Ведь с пищей мы получаем только 2 литра. Да, это так. Два литра воды попадает с пищей, но:
- примерно столько же или даже больше, около 2,5 л приходится на желудочный сок;
- 1 л воды содержится в суточном объеме слюны;
- 1,5 л составляет кишечный сок;
- наконец, 0,5 л приходится на желчь.
Каждый может убедиться, что такой объём жидкости кишечником не выделяется. Это действительно так, 75% жидкости всасывается обратно в тонкой кишке и 25% в толстом кишечнике, а выделяется с калом сутки всего лишь около 200 миллилитров, или даже меньше. Таким образом, организм очень экономен в расходовании воды.
Отсюда следует, что если начинать борьбу с обезвоживанием, когда она ещё не зашло слишком далеко, то избыточную потерю жидкости легко компенсировать в самом начале. Но если пациент уже находится в состоянии глубокого обезвоживания, то потребление жидкости через рот уже недостаточно. Оральной регидратации может препятствовать нарушение сознания, обморок, или тяжёлая рвота. В этом случае необходима внутривенная регидратация, о которой кратко будет сказано в конце статьи.
Причины обезвоживания
Когда развивается обезвоживание? Когда потребление воды не может компенсировать потерь, или оно вообще отсутствует (например, малыши и груднички сами не могут принять меры к поиску воды, как взрослые). Чаще всего обезвоживанию подвержены малыши и пожилые люди. Малыши быстро теряют воду, поскольку их механизмы компенсации еще несовершенны, а у пожилых людей недостаточно хорошо функционирует центр жажды, расположенный в головном мозге, и поэтому многие люди старшего возраста просто не понимают, что им хочется пить.
На самом деле, обезвоживание, правда, в легкой степени, всем нам очень хорошо знакомо, и мы его испытываем регулярно. Легкое обезвоживание возникает каждое утро, после нашего пробуждения. Ведь во сне мы проводим треть жизни, а иногда и больше, и если человек ночью не просыпается, то он и не пьёт. В то же время все системы нашего организма ночью продолжают работать, но жидкость не поступает. Именно поэтому в утренние часы кровь более густая, для транспорта кислорода и осуществления капиллярного газообмена требуется приложить большее давление, и сердце начинает работать сильнее. Именно поэтому в ранние утренние часы и возникают часто сердечно-сосудистые катастрофы, такие, как инфаркты, инсульты, фатальные аритмии, и другие тяжелые нарушения в работе организма, связанные с гемоконцентрацией и артериальной гипертензией.
Именно поэтому сразу после пробуждения очень хорошо выпить стакан или два Чистой воды, я можно с лимонным соком. Этот простой способ восполнить объем циркулирующей жидкости также хорош для гипертоников, и после этого артериальное давление несколько снижается.
Какие же самые главные причины дефицита жидкости в человеческом организме? Вот они:
- самая тяжелая потеря жидкости, приводящая к гиповолемическому шоку, возникает при кишечных инфекциях. Это потеря с профузным, без счета, водянистым поносом или диареей, с рвотой при гастроэнтеритах;
- избыточное потоотделение, особенно в жарком и сухом климате на фоне повышенной физической активности. Следует заметить, что при наступлении значительного обезвоживания потеря жидкости с потом уменьшается, и уменьшается количество отделяемой мочи;
- к дефициту жидкости (и белка) приводят обширные ожоги;
- потеря большого количества воды возможна почками при сахарном (инсулинозависимом) и несахарном диабете, Аддисоновой болезни, других эндокринных расстройствах;
- опухоли мозга, затрагивающие центр жажды, потеря чувства дефицита воды (редко);
- хроническая почечная недостаточность – если почки не могут концентрировать мочу, то им приходится значительно увеличивать объем мочи, это состояние называется изогипостенурия;
- передозировка мочегонных препаратов, особенно грубых и сильных – фуросемид, торасемид.
Легкие формы обезвоживания довольно часто возникают на фоне активных занятий спортом, и особенно - в жаркое время года. Обезвоживание резко усиливается при повышении температуры тела. Поэтому человек, даже не испытывающий физической нагрузки, и находящийся в покое, во время простуды и гриппа по должен пить как можно больше жидкости, но не только с целью дезинтоксикации, и вывода микробных или вирусных токсинов, но и с целью профилактики обезвоживания.
Осторожно, малыши!
Выше говорилось, что маленькие дети и пожилые люди - это группы риска по обезвоживанию. И если пожилые люди всё-таки могут вступать в контакт с врачом, отвечать на вопросы, и это дает возможность собрать анамнез, и понять, что с ними случилось, то с малышами, особенно с грудничками, такой вербальный контакт невозможен.
Какие уязвимые стороны у малышей, почему они больше подвержены быстрому развитию обезвоживания? Прежде всего:
- малыши намного чаще, чем взрослые страдают инфекционными заболеваниями, которые вызывают повышение температуры, понос и рвоту. Но у маленьких детей дефицит жидкости может быть не только при кишечной инфекции, но даже при простудных и респираторных заболеваниях, при бронхитах и пневмониях, и даже при инфекциях мочевыводящих путей, например, на фоне обострения пиелонефрита;
- чем больше объем жидкости в организме, тем быстрее она теряется, поскольку она легче может покидать организм: она не так крепок связана с тканями;
- следует помнить, что если объем тела маленький, то отношение между площадью тела и его массой повышается, а это значит, что ребёнок теряет воду через кожу и слизистые оболочки через испарение больше, чем взрослый человек;
- уже говорилось, что компенсаторные организмы сохранения влаги у малышей не развиты. Маленький ребёнок не может так же, как и взрослый, повысить концентрацию мочи, поскольку почечная ткань ещё не полностью созрела;
- малыши при наступлении жажды самостоятельно не могут ни попить, ни попросить воды, и полностью зависят от окружающих. Поэтому родителям, особенно молодым, очень внимательно нужно наблюдать за малышами, особенно в жаркую погоду, и следить, не появятся ли у них признаки наступающего дефицита жидкости.
Какие характерные симптомы обезвоживания можно отметить у взрослых и у малышей?
Признаки дефицита воды: симптомы обезвоживания
Каков главный симптом обезвоживания? На это любой человек ответит прямо: это жажда. Это действительно так, но только лишь для начальной и средней стадии дефицита жидкости, и для взрослого человека среднего возраста. Только у людей среднего возраста хорошо работают все межнейронные связи, контролирующие центр жажды, расположенный в головном мозге. Кроме выраженного желания пить, которое может быть мучительным и нестерпимым, симптомами обезвоживания можно считать:
- низкую потливость, и выработку малого количества концентрированной, плотной и темноватой мочи, содержащей большое количество солей. Но, в отличие от жажды, низкая потливость может быть незаметна самому пациенту, точно так же, как и малое количество мочи. Только лишь сходив в туалет можно убедиться в этом, да и то, обратив внимание. А когда в туалет не хочется, то и внимание как-то не обращается;
- но такой симптом, как сухость во рту, отсутствие слюны, или состояние, когда слюна вязкая, белая и пенистая, трудно не заметить;
- если прогрессирует обезвоживание, то возникает сниженный тургор кожи, морщины, которые, будучи взятые в складку, не расправляются, или расправляются очень медленно;
- ухудшается общее самочувствие;
- появляется цианоз кончика носа, губ, ушей, пальцев, в связи с замедлением капиллярного кровотока;
- падает артериальное давление. Ведь поддерживать гидростатическое давление в системе невозможно, если отсутствуют жидкость. Никаким повышенным тонусом сосудов и усиленной работой сердца невозможно его сохранить, если в гидравлической системе отсутствует рабочее тело - вода. У пациента вначале развиваются признаки ортостатической гипотензии, когда появляется головокружение и предобморочное состояние при резком подъеме в вертикальное положение;
- в дальнейшем возникает спутанность сознания, сонливость, и шоковое состояние;
- при чрезвычайно быстро развивающемся обезвоживании крайней степени (около 12% массы тела) кровь сгущается в сосудах, вены спадаются, нарушается микроциркуляция, стремительно падает температура тела. Развиваются тромбозы, и человек гибнет при явлениях гиповолемического шока.
У грудных детей и малышей существуют особые симптомы серьёзного обезвоживания, которых нет у взрослых. Это:
- прогрессирующая бледность;
- быстроразвивающееся западение глазных яблок, при надавливании на них ощущается их мягкость;
- появление темных кругов под глазами;
- у грудничков, кроме запавших глаз, можно обнаружить при пальпации и запавшие роднички, то есть незаросшие швы между костями черепа, заполненные временной хрящевой тканью;
- плач у такого младенца сухой, без слёз, поскольку слезной жидкости тоже не хватает;
- голосовые связки, которые могут производить громкий крик у ребенка, должны иметь тургор, и быть эластичными. Если прогрессирует обезвоживание, то голосовые связки становятся дряблыми и ссыхаются, и плач становится сиплым и тихим, крика практически нет.
Этих симптомов вполне хватит, чтобы поставить диагноз и начать срочное восполнение жидкости, поскольку младенец не будет вам жаловаться ни на жажду, ни на отсутствие мочеиспускания. Естественно, у малышей с тяжёлой, и даже средней степенью обезвоживания бесполезно вводить жидкость через рот, необходима массивная регидратационная внутривенная терапия.
Тех, кто интересуется более точными методами оценки степени обезвоживания у детей, и, вообще, проблемой острых кишечных инфекций в педиатрии, отсылаем к лекции к.м.н. Ермоленко К. Д.
Как поставить диагноз обезвоживания по анализам крови?
Если обезвоживание достигло тяжелой степени, то кровь, особенно из периферической локтевой вены получить для анализа невозможно. Вена вследствие отсутствия жидкости спадается, и игла проникает не в просвет вены, а прокалывает её насквозь, поскольку просвет просто отсутствует: ведь у мягких вен он создается давлением крови. Поэтому первый лабораторный признак тяжелого эксикоза - это невозможность получить кровь из периферической вены.
Если же всё-таки кровь есть, то она идёт с трудом, поскольку очень высокий гематокрит – соотношение между жидкой плазмой и клетками крови. То есть форменных элементов гораздо больше, чем жидкости, или плазмы. Такой феномен является относительным, и если бы в крови было нужное количество жидкости, то все клеточные элементы наблюдались бы в нормальной концентрации, распределившись в большем объеме. А при обезвоживании можно отметить относительный эритроцитоз, лейкоцитоз, и тромбоцитоз.
При биохимическом анализе в первую очередь заметно повышение натрия плазмы крови, а в том случае, если есть тяжёлые многократная рвота, то с ней теряется и хлор. У пациента развивается ацидоз, снижается концентрация бикарбоната плазмы. Если обезвоживание тяжелое и ацидоз прогрессирует, то отмечается рост кетоновых тел и молочной кислоты как маркеров снижения тканевой перфузии.
Восполняем запасы воды
Выше было сказано, что нужно восполнять не только запасы жидкости, но и потерянные электролиты. Все способы регидратации, то есть восполнения жидкости, можно разделить на оральные и инфузионные (внутривенные).
Оральная регидратация, при которой необходимо пить очень часто и маленькими глотками, возможна при начальных стадиях обезвоживания, а также при отсутствии рвоты. Если есть тяжелая рвота и понос, то тогда необходима госпитализация, и регидратация путем внутривенных инфузий. Если же приступы рвоты являются редкими, то возможно и орально восполнение запасов жидкости, если пить частыми глотками примерно через каждые 10 минут.
Если же нет рвоты, а есть понос, то можно давать больше жидкости и пореже, после каждой дефекации примерно в объеме потерянный жидкости плюс 10-20% от примерного объема водянистого стула. Если речь идет о младенцах, то обычно раствор для восполнения потерь жидкости должен даваться из расчета не менее 100 мл на каждый килограмм веса ребенка, но и не более 160 мл. Поэтому, если речь идет о продолжающемся поносе у ребёнка, например, весом 9 кг, то за сутки он должен выпить от 900 мл до полутора литров жидкости, при условии что диарея не прекращается.
Вообще, малыш при легкой степени обезвоживания не собирается с большим желанием пить солоноватый раствор для пероральной регидратации. Поэтому если восполнение жидкости начато рано, то ребёнок с большим удовольствием будет пить легкий куриный бульон, минеральную не очень соленую воду, или даже сок, но обязательно разбавленный водой. Но если обезвоживание продолжается, то без компенсации потери солей уже не обойтись.
У взрослых, естественно, жидкости в организме меньше, поэтому при наличии легкой степени обезвоживания вполне достаточно количества жидкости не более 50 мл на килограмм массы тела, и около 80 мл на килограмм массы при средней степени обезвоживания, когда уже есть снижение артериального давления и ухудшение общего самочувствия. Пить раствор желательно часто, через 15 минут, но в случае тошноты - не более 100-150 мл. Соответственно, в течение часа необходимо употребить литр или полтора.
Как узнать, правильными ли были действия по восполнению жидкости? Эффективность оральной регидратации оценивается не раньше, чем через 4 часа. И у детей, конечно, это сделать намного легче, поскольку они очень быстро обезвоживаются, и так же довольно быстро приходят в норму. Критериями эффективности правильного восполнения жидкости и солей будут следующие признаки:
- у ребенка исчезает жажда;
- улучшается эластичность кожи, она становится более упругой, исчезает дряблость, вызванная обезвоживанием. Говоря медицинскими терминами, улучшается тургор тканей;
- слизистые оболочки увлажняются, исчезает сухость во рту;
- начинается нормальное мочеотделение, увеличивается количество мочи.
Достаточно хороший материал о принципах коррекции водно-электролитного баланса.
Какие же растворы созданы специально для восполнения жидкости и солей, и продаются в аптеках?
Лучшие средства от обезвоживания
| Номинация | Место | Наименование |
| Пероральные растворы для регидратации | 1 | Регидрон |
| 2 | Оралит | |
| 3 | Гастролит | |
| 4 | Humana Электролит со вкусом банана |
Пероральные растворы для регидратации
В этом разделе не будут рассмотрены препараты, расфасованные в стеклянные флаконы по 200-400 мл, или пластиковые пакеты. Это стерильные растворы для внутривенного введения. Это препараты «Дисоль», «Трисоль», «Лактасоль», «Ацесоль» и другие. Никакого смысла их покупать, чтобы принимать внутрь. Также категорически запрещается восполнять дефицит жидкости энергетическими напитками, тоником, газированными сладкими лимонадами и шипучками, сладкими соками без предварительного разведения водой, кока-колой, и другими жидкостями. Они содержат много углеводов и углекислого газа, и их осмотическая концентрация может усилить потерю жидкости, и только лишь ухудшить самочувствие.
Если нет никакой возможности добраться до аптеки, то самый простой раствор - это одна столовая ложка поваренной соли и две столовые ложки сахара на литр воды. Раствор будет эффективен ещё больше, если добавить одну чайную ложку питьевой соды. Гораздо лучше взять вместо сахара глюкозу, если она есть. Промышленные растворы отличаются от самодельных, домашних, добавлением дополнительных ингредиентов.
Исторически сложилось так, что все растворы для восполнения дефицита жидкости в первую очередь, кроме поваренной соли, содержали энергетический субстрат, глюкозу, поэтому они обладали высокой осмолярностью - больше 310 мосмоль. Одним из первых и основных - это раствор, рекомендованный Всемирной Организацией Здравоохранения, который так и называется - раствор ВОЗ.
В этот раствор входит хлорид натрия, хлорид калия и гидрокарбонат натрия, а также глюкоза. Осмолярность раствора составляла 331 мосмоль. Этот раствор применялся долгое время, и хоть он и восполнял дефицит ионов и жидкости, но осмолярность была высокой, и диарея не прекращалась. Причём диарея уже вызывалась затем самим раствором, приобретала гиперосмолярный характер, что, конечно, недопустимо.
Выяснилось, что состав ВОЗ хорош только в случае холеры, поскольку холерный вибрион специально создает высокую осмолярность диарейной жидкости за счет массивного выхода солей и большой потери натрия. При холере потеря только лишь одного натрия может доходить до 120 миллимоль на литр диарейной жидкости. В современном же мире, при обычных кишечных инфекциях, например при ротавирусной инфекции в европейских странах, диарея не такая массивная, и натрий теряется вдвое медленнее, составляя 55-60 миллимоль на литр. Поэтому необходимо было снизить осмолярность раствора, хотя бы на несколько десятков единиц. Поэтому в настоящее время одним из самых известных, эффективных и популярных растворов считается Регидрон, с пониженной осмолярностью.
Средства и препараты13 лучших препаратов для лечения хеликобактерной инфекции (хеликобактер пилори)
Регидрон
Рейтинг: 4.9
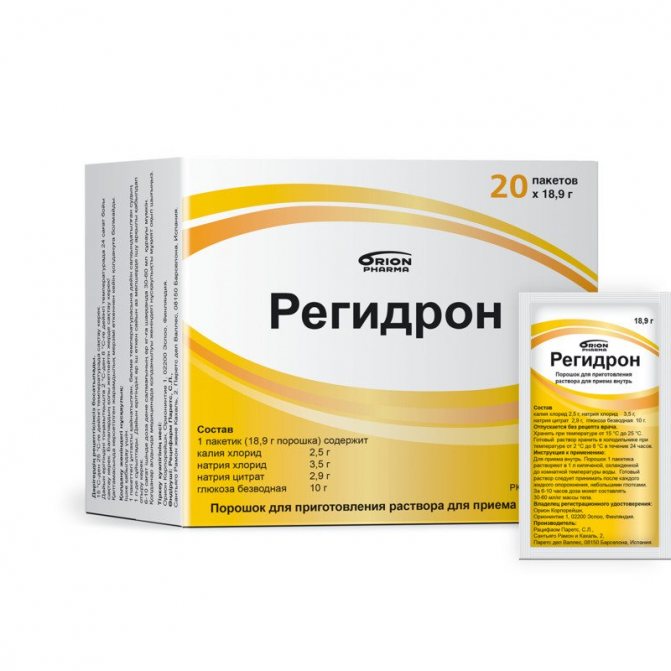
Этот ярко-желтый пакетик содержит хлорид натрия, хлорид калия, цитрат натрия и декстрозу (D-глюкоза). Осмолярность Регидрона составляет от 200 до 250 мосмоль на литр. Содержание между натрием и глюкозой в этом порошке является наилучшим для всасывания воды, и способствует снижению нагрузки осмолярностью для кишечника. Кроме этого, этот раствор имеет более мягкий вкус, а наличие цитрата натрия позволяет улучшить энергетический обмен, поскольку цитрат, или соль лимонной кислоты, является субстратом для цикла Кребса - универсального цикла трикарбоновых кислот. Он протекает почти в каждой клетке организма, и служит источником энергии, являясь важнейшим элементом процесса клеточного дыхания.
Лекарство применяется не только для восстановления водно-электролитного, но и кислотно-щелочного баланса. Кроме диареи, средство можно применять и при интенсивном потоотделении, при рвоте, за исключением упорной и изнуряющей, когда необходимо внутривенное восполнение дефицита жидкости. Лекарство нужно растворить в одном литре кипяченой прохладной воды, и давать в указанных выше пропорциях до ликвидации обезвоживания, прекращения поноса и восстановления водно-электролитного баланса.
Выпускает Регидрон компания Орион корпорейшн, Финляндия. Порошок для раствора для приёма внутрь, каждый пакет содержит 18,9 г порошка, в одной упаковке 20 пакетов. Стоимость упаковки от 340 до 400 руб., около 20 руб за один пакет.
Оралит
Рейтинг: 4.9
Оралит это препарат менее сбалансированный, чем Регидрон. Но, в любом случае, он будет лучше, чем самостоятельно приготовленная смесь из поваренной соли и сахара. Оралит состоит из:
- поваренной соли — 3,5 г;
- гидрокарбоната натрия — 2,5 г;
- хлорида калия — 1,5 г;
- глюкоза — 20 г.
Препарат содержит, в принципе, все необходимые компоненты и вполне может применяться при первой-второй степени обезвоживания, в том числе и у детей, если они пьют самостоятельно. Оралит дают, особенно детям, маленькими порциями, по 10-15 мл, через каждые 15-20 минут, можно через пластиковый шприц. Максимальная суточная доза зависит от массы ребёнка, но в общем, она колеблется в дозировке около 190 мл, то есть, около 1 стакана на килограмм веса, для восполнения дефицита у малышей. Большие этой дозировки давать нельзя, ни взрослому, ни ребёнку. Что касается новорождённых детей, находящихся в состоянии обезвоживания, то нужно Оралит вдвое разводить им водой, так как раствор содержит достаточно большое количество натрия. Перейдем к более современным средствам, ведь и взрослым, а тем более детям, трудно пить солёный раствор.
Гастролит
Рейтинг: 4.8
Гастролит примечателен тем, что в одном пакетике содержится еще один секретный ингредиент. Там так же есть натрия хлорид 0,35 г, калия хлорид 0,3 г, бикарбонат натрия 0,5 г, глюкоза — 2,2 г. Но также еще добавлен сухой экстракт ромашки массой 100 мг на пакетик. Ромашка обладает противомикробным действием, и смягчает слизистую, «растревоженную» кишечной инфекцией. Масса пакета 4,15 г, в одной упаковке — 15 пакетов Гастролита.
После того, как один пакетик растворится в стакане воды, в нем создается качественная концентрация электролитов с осмолярностью 240 мосмоль на литр. В итоге электролитный состав полностью соответствует рекомендациям Европейского общества детской гастроэнтерологии и питания. Но, тем не менее, Гастролит — это раствор с пониженной осмолярностью. После того, как глюкоза расщепляется на воду и углекислоту, остальные ингредиенты выводятся почти все с мочой. Препарат надо разводить в одном стакане горячей воды, и подождать пока она слегка остынет.
Средства и препараты
Humana Электролит со вкусом банана
Рейтинг: 4.8
Одним из самых эффективных и приятных для применения средств для оральной регидратации можно назвать Humana Электролит со вкусом банана. Он применяется, начиная с 3-летнего возраста и у взрослых, а у малышей есть Humana Электролит с фенхелем, для только что родившихся детей. Это препарат, который впервые начал выпускаться в ГДР, еще с 1987 года. Он может успешно применяться для нормализации водно-электролитного и энергетического баланса практически в любых случаях. Это диарея, рвота, обезвоживание при жаркой погоде и обильном потении, и так далее. Это смесь, которая быстро восстанавливает потери жидкости и минеральных веществ.
Состав электролитов полностью одобрен и соответствует нормативам Европейского общества детского питания и гастроэнтерологии, а также ВОЗ. Humana Электролит со вкусом банана — это пакетики по 6,25 г. Один пакетик разводится в большом стакане воды, объемом 250 мл, вода желательно должна быть теплой и кипячёной, можно взять чай. Осмолярность Humana Электролит со вкусом банана — 230 мосмолей, а Humana Электролит с фенхелем 188 – мосм/л, что оптимально для новорождённых.
Препарат Humana Электролит с бананом — оптимальное содержание ионов для восполнения дефицита водно-электролитного баланса при наличии инфекций нехолерной этиологии. Например содержания натрия — 60 миллимоль на литр, и оно соответствует среднему числу потерь этого катиона через кишечник при различных диареях, не вызванных самым мощным возбудителем — холерным вибрионом. Содержание калия (20 ммоль/л) также соответствует рекомендациям ВОЗ и активно профилактирует гипокалиемию при различных видах нехолерных поносов.
Весьма примечательно, что препарат Humana Электролит содержит не только глюкозу, а также ещё мальтодекстрин, что обеспечивает достаточно приемлемую энергетическую ценность раствора: 330 кДж или 80 килокалорий. Напомним, что мальтодекстрин — это не просто какое-то одно вещество, а смесь мальтозы, декстрина и глюкозы. Поэтому он всасывается значительно медленнее, чем простой углевод. Глюкоза высвобождается из мальтодекстрина в кишечнике, и всасывается в кровь не быстро, а постепенно, на протяжении гораздо большего промежутка времени снабжая углеводами организм.
Поэтому, если рано начать регидрационную терапию этим раствором, то особенно у детей, она предупредит потерю массы тела, и не будет влияний на обмен веществ, связанных с дефицитом глюкозы. Кроме того, мальтодекстрин обладает не такой высокая осмолярностью, как глюкоза. Поэтому, если частично заместить глюкозу мальтодекстрином, то это снизит осмолярность, а также нагрузку и на кишечник. При этом надо помнить, что мальтодекстрин восстанавливает нормальную микрофлору, он облегчает после диареи заселение кишечника бифидобактериями, лактобактериями и нормальной кишечной палочкой.
Как правильно пить растворы?
Грудным детям гастролит следует давать активно раствор в течение первых 4-6 часов, в дозировке от 50 до 100 мл на килограмм массы тела. Так много нужно для первичной регидратации и восполнения дефицита. Затем дозировка уменьшается, и весьма значительно, и раствор даётся из расчета 10 мл на килограмм веса ребенка после каждого эпизода жидкого стула.
Дети от годика до трёх лет уже не так быстро обезвоживаются, поэтому в течение первых четырех часов им хватает 50 мл на килограмм веса тела, а затем так же, 10 мл на каждый килограмм массы после каждого жидкого стула.
Детям старше 3 лет в течение первых часов можно давать растворы не «сколько нужно», а до утоления жажды, обычно хватает поллитра, а затем после каждого жидкого стула им дается от полстакана до стакана раствора (от 100 до 200 мл).
Что касается взрослых, та ситуация та же самая, только вдвое увеличены объемы. В течение первых 4-х часов для утоления жажды им дается от 500 мл до 1 литра, а после каждого эпизода жидкого стула — стакан раствора, то есть, 200 мл.
Это весьма удобная и простая схема. И если уважаемый читатель её запомнит, то можно её примерно применять, если у вас есть любое средство, или если вы сами, в домашних условиях приготовили соответствующий раствор. Если же обезвоживание ещё не настало, симптомов обезвоживания нет, но начался довольно частый жидкий стул, то необходимо профилактировать гидратацию. Грудным детям и малышам давать, соответственно, 10 мл на килограмм массы тела после каждого эпизода жидкой дефекации, а детям старшего возраста и взрослым — по одному стакану воды раствора после каждого жидкого стула.
Рвота обычно не мешает пероральной регидратации, так как рвота, как правило, со временем становится меньше. Жидкость потребляют частыми дробными порциями, начиная с 5 мл каждые 5 минут и постепенно увеличивая объем по мере переносимости. Расчетный объем, необходимый на протяжении 4-х часового периода, можно разделить на 4 отдельные дозы. При необходимости эти 4 равные дозы можно разделить на 12 меньших, равных, и вводить через каждые 5 минут в течение часа, используя шприц.
Немного о внутривенной регидратации
Как показывает практика, около 80% всех случаев выраженного дефицита жидкости удаётся купировать с помощью пероральных растворов. Остальные 10-15% пациентов требуют внутривенного введения растворов.
Внутривенная регидратация проводится в две фазы. Фаза быстрого начала, или инициация, - это основное восполнение жидкости. Самые первые порции жидкости призваны увеличить объём крови в сосудах, нормализовать гемодинамику, капиллярное тканевое дыхание, и повысить давление в артериях почек. Это приведет к восстановлению диуреза, снижению тканевого ацидоза, и позволит избежать прогрессирования метаболических расстройств.
Для начала восполнения дефицита жидкости желательно капать давать пациенту в первой и второй час обычный раствор хлорида натрия, которая называется изотоническим, или физиологическим, концентрация 0,9%. Удельный объем введения должен составлять 20 мл на 1 кг массы тела в час. Такое введение должно проводиться 2-4 раза, порциями в течение получаса с последующей оценкой состояния. Затем переходят на более медленный, «плановый» темп введения более совершенных растворов с наличием калия и бикарбонатов.
В случае очень тяжёлой, угрожающей дегидратации, когда пациент находится в коматозном состоянии, например при тяжёлом течении холеры, бесполезно применять внутривенные инфузии в обычные вены, например, в области локтевого сгиба. Выше говорилось о том, что на фоне низкого давления и сгущения крови все периферические вены являются спавшимися, и кровоток в них практически останавливается. Такая инфузия ничего не даст, кроме ухудшения состояния.
Поэтому пациенту должен в срочном порядке быть поставлен катетер в большую вену - подключичную вену, как это делают анестезиологи в отделениях реанимации, и даже поставить подключичный катетер с двух сторон, справа и слева. Пациенту вводится струйно или очень быстро капельно стерильный раствор для внутривенной регидратации, о которых было написано выше. Очень важно, чтобы раствор был подогретым до температуры тела и даже чуть-чуть выше, до 37 градусов, поскольку при дегидратационной коме температура тела снижается. А дополнительное введение большого количества холодных растворов может даже вызвать рефлекторную остановку сердца.
После того, как стабилизировалось артериальное давление, повысилась сатурация кислорода в капиллярах, необходимо бороться с внутрисосудистым тромбозом, со сдвигом кислотно-щелочного равновесия в сторону метаболического ацидоза, и бороться с основным заболеванием. Этим должны заниматься специалисты анестезиологи-реаниматологи, которые умеют лечить подобное тяжёлое обезвоживание, а бороться с причиной обезвоживания – например, с сальмонеллезом, должен врач-инфекционист, или другие специалисты.
Заключение
Не следует забывать, что любая диарея лечится не только восстановлением объема циркулирующей жидкости. Любая острая кишечная инфекция — это, прежде всего, рациональная или эмпирическая антибактериальная терапия. Применение прицельных антибиотиков, согласно поставленному диагнозу и определению штаммов вызвавших заболевание микроорганизмов, дополнительно усиливает дисбактериоз в кишечнике.
Сама по себе многократная диарея, «как метла», выметает из толстого кишечника все колонии жизненно необходимых микроорганизмов, которые вырабатывают нам витамины, необходимые для жизнедеятельности. Поэтому после окончания курса антибактериальной терапии, и после полного выведения антибиотиков из крови, необходимо начинать восполнять кишечную микробиоту.
Для этого вначале могут применяться стерильные среды, содержащие продукты обмена нормальной микрофлоры, для создания оптимального кислотно-щелочного соотношения для начала колонизации кишечника. Это препараты типа Хилак-Форте, затем необходимо применять или монокомпонентные, типа Бактисубтила, или поликомпонентные пробиотики и эубиотики, содержащие живую микрофлору (Линекс, Линекс Форте). Чем быстрее будет восстановлена микрофлора кишечника, тем быстрее нормализуется самочувствие, работоспособность и качество жизни.
Оцените статью |
|