Как лучше проходить колоноскопию под наркозом или без
Аппаратное обследование внутреннего состояния сегментов толстого кишечника то есть восходящего, поперечно-ободочного и нисходящего отделов кишечника плюс сигмовидного отдела, ректума, предоставляют полную картину патологических изменений всех слоев пищеварительного органа. Введенная трубка, оснащенная видеокамерой, позволяет увидеть на экране монитора все изменения вплоть до самых мелких. Кроме видеопредставления, эндоскоп собирает биоматериалы для гистологического исследования. Также посредством данной аппаратуры можно удалять полипозные образования по всему периметру толстого отдела ЖКТ. Пациенты, страдающие заболеваниями ЖКТ, задают себе один и тот же вопрос: Как лучше проходить колоноскопию под наркозом или без? На данный вопрос постараются досконально отвечать наши специалисты журнала «Expertology».
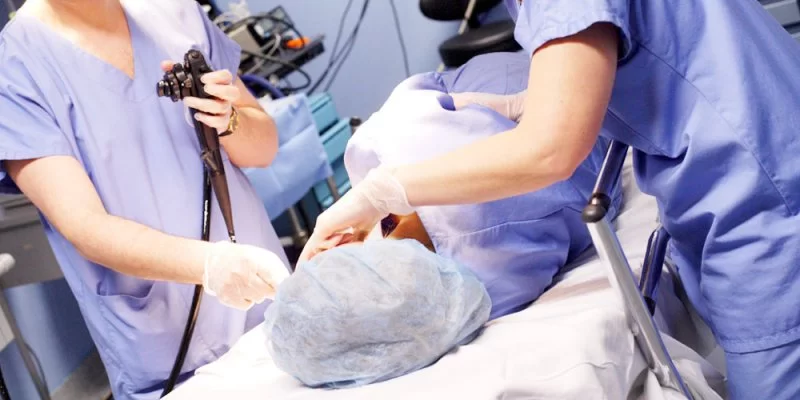
Важность процедуры, решение использования анестезии
Выполняя данное аппаратное исследование можно определить тип заболевания, форма патологического процесса, степень поражения кишечника и вовлечение в воспалительном процессе соседних органов, тканей. Около 10-15 лет назад данную манипуляцию считали болезненной. Во время процедуры, эндоскопист, направляя трубку в нужном ракурсе, мог причинить болезненность, ведь кишечник оснащен неимоверным количеством нервных рецепторов. Болезненность эндоскопического исследования заставляло многих пациентов отказаться, соглашаясь на рентген, УЗИ, МРТ и компьютерную томографию. Но минусом таких аппаратных манипуляция, является отсутствие возможности брать биоматериал для исследования на наличие онкообразований, определения инфекционного источника + тип патогенной флоры. Для устранения болезненного фактора, врачи начали проводить колоноскопию под локальным или общим наркозом.
Колоноскопия с использованием обезболивания
Снижая болевой порог, эндоскоп можно вводить в прямую кишку безболезненно и без боязни каких-то последствий как спазм кишечника из-за переживания пациента, кровотечения по вине резкого движения тела из-за боли, и последнее: невозможность проводить обследование до конца из-за криков и отказа больного полностью обследоваться.
Формы обезболивания при колоноскопии:
-
Местная анестезия: в прямую кишку вводят обезболивающее вещество, которое угнетает чувствительность нервных клеток на определенном участке и на некоторое время. Болевая реакция не исчезает полностью, поэтому во время процедуры существует дискомфорт при прямом контакте эндоскопа со слизистой. Болезненность в данном случае может возникать по вине нагнетания воздуха в толстую кишку, а также наличия воспалительных очагов, кровоточащих или гнойных язв, полипов или новообразований доброкачественного, злокачественного типов.
-
Использование седативных средств: перед колоноскопией больному вводится внутривенно или внутримышечно седативные вещества. После наступления сонливости проводится колоноскопия отделов толстого кишечника. Снотворные вещества снижают болевой порог рецепторов кишечника, и аппарат проходит безболезненно во всех отделах. Плюс такого обезболивания: не требуется аппаратура для наркоза, быстрое восстановление пациента после колоноскопии.
-
Общая анестезия: выполняется только в стационарных условиях, то есть в оперблоке. До процедуры выбирается наркоз, проводится проба для исключения аллергии и определяется дозировка. После введения препарата, пациент погружается в сон, колоноскопия проводится абсолютно безболезненно. Показаниями для такого типа наркоза является высокая реакция на боль, детский возраст, спайки и эрозии в кишечнике.
Внимание! Из состояния общего наркоза больные выходят медленно с некоторыми последствиями: головокружения, тошнота, иногда рвота, боли по периметру живота. В связи с такими реакциями и клиническими проявлениями, плюс исключения осложнений как кровотечения, перитонит – больных необходимо наблюдать несколько дней в стационаре.
Показания колоноскопии под наркозом
Спорный вопрос «Как лучше проходить колоноскопию под наркозом или без?», остается актуальным, боль, многих пациентов пугает, они должны принимать решение и выбрать тип наркоза. По изучениям многих источников нашими журналистами было выявлено, что основная часть выбирает колоноскопию посредством седативных веществ. Вариант очень подходящий по трем причинам: не вызывает боль, интоксикацию и осложнений. В итоге, данный вариант рассматривается врачебным консилиумом, при котором берется во внимании чувствительность пациента к препарату, сопутствующие заболевания систем и органов (сердечнососудистые, эндокринные, сахарный диабет, опухоли, заболевания ЦНС) и степень поражения ЖКТ.
Колоноскопия выполняется при:
-
постоянных жалобах на боли в эпигастральной области живота + боли по периметру сегментов толстого кишечника;
-
жалобах на диспепсические процессы с наличием гноя + прожилок крови в каловых массах;
-
хронических запорах;
-
наличии свежей крови при дефекации;
-
специфическом стуле для внутреннего кровотечения;
-
постоянных позывах к дефекации;
-
гемморое;
-
хронической анемии;
-
отравлениях;
-
повышенном газообразовании с диспепсическими явлениями;
-
подозрении на злокачественные или доброкачественные опухоли;
-
резкой потере веса не ясной этиологии;
-
болезни Крона;
-
подтверждении диагноза и с целью сбора гистологических материалов;
-
исключении рецидива болезни.
После проведения операции по удалению опухоли толстого кишечника, рекомендуется выполнять колоноскопию в исключении рецидива. Если в семье были казусы рака кишечника, есть необходимость обследоваться и пройти аппаратное обследование органа пищеварения в исключении патологии.
Перечень противопоказаний

Процедура исследования сегментов толстой кишки посредством эндоскопа стала инструментом номер один в постановлении правильного диагноза. Но вопреки положительной стороны диагностического метода, существуют противопоказания для ее проведения.
Колоноскопия не рекомендуется в случае:
-
повышенной реактивности организма на анестетики;
-
патологии центральной нервной системы;
-
эпилепсии;
-
пернициозной анемии;
-
сердечнососудистой недостаточности;
-
перенесенного инфаркта или инсульта;
-
недостаточности митрального клапана;
-
мочекаменной болезни;
-
перитонита;
-
беременности.
Даже при таких противопоказаниях, если есть критическая необходимость, данная процедура выполняется. Все этапы обсуждаются заранее, а при ее выполнении кроме эндоскописта, присутствуют несколько врачей (анестезиолог, реаниматолог, онколог, хирург). Учитывая риски процедуры, медики готовы оказать специализированную помощь в случае непредвиденных обстоятельств как кровотечение, остановка дыхания, нарушение сердечного ритма, прободение кишки по причине язв, полипов или опухоли. Больного перед процедурой необходимо подготовить по специальной схеме, от которой зависит результаты исследования и состояние пациента до и после инвестигации.
Этапы подготовки к колоноскопии
Перед диагностической процедурой весь кишечник должен быть чистым, то есть в нем не должно быть каловых масс. Слизистая не должна иметь ни малейшего «мусора», его можно воспринимать как патологические явления. Поэтому существует целая схема подготовительных манипуляций: слабительные, диеты, очистительные клизмы.
Этапность подготовки кишечника:
Диетическая подготовка: исключение жирных и острых продуктов. В течение трех дней диета должна быть составлена из частого дробного питания:
-
легкий завтрак в 8:00 часов: сухари и не сладкий зеленый чай;
-
10:00 часов: кефир с низким коэффициентом жирности, крутое яйцо;
-
12:00 часов: стакан сока или киселя с кусочком серого хлеба, и кусочек не жирной рыбы;
-
14:00: грибной или картофельный суп, пюре с паровой котлетой (или макароны, рис) стакан зеленого чая и сладкие сухари с изюмом;
-
17:00 часов: кусочек отварного куриного мяса, белый хлеб;
-
19:00 часов: стакан не жирного кефира, сухарики, печеное яблоко.
Спиртные напитки, вода с газами, фрукты, овощи, каши, ржаной хлеб, бобовые, жирные мясные продукты, майонез, острые приправы – запрещены в рационе питания. Указанная диета, эффективно освободит кишечник от каловых масс.
Очистительные процедуры: клизмы с теплой водой и слабительные препараты типа Сенадексена, Дюфалака. Плюс к этому потребуется восполнение жидкости в организме посредством потребления 2л теплой кипяченой воды или минералки без газов. Это делается за день до диагностической процедуры, если колоноскопия назначена на 15-16 часов после обеда, до этого времени с утра рекомендуется пить еще 1,5-2л жидкости.
В назначенный день пациент не должен употреблять пищу, колоноскопия с наркозом выполняется на голодный желудок. Очень важно: если пациент переживает, взволнован или претерпевает невроз, после консультации лечащего врача рекомендуется принять успокоительное средство, которое совместимо с обезболивающим средством и не повлияет на качество анестезии.
Выполнение колоноскопии под наркозом

После подготовительного этапа пациент направляется в процедурный кабинет. Снимая всю одежду ниже пояса, ложится на кушетку, на левом боку. Колени должны быть согнутыми. Далее в вену вводится анестетик, по истечению 10 минут можно вводить смазанный маслом эндоскоп в анальное отверстие. Специальными отработанными движениями эндоскопист направляет трубку по отделам толстого кишечника. На мониторе видно состояние кишечной слизистой. В это время можно снимать подозрительные участки, а также брать материал для гистологии и устранять полипы. По завершению процедуры трубка извлекается. Пациента будят, если он чувствует себя хорошо, отправляют домой, в противном случае, сутки наблюдают за его самочувствием в стационарных условиях. Вся процедура длится от 15 до 30 минут в зависимости от диагностической цели и патологии. Пить или принимать пищу, можно через час после процедуры.
Плюсы и минусы колоноскопии под наркозом
После ознакомления с этапами проведения процедуры, вопрос: «Как лучше проходить колоноскопию под наркозом или без?», уходит на второй план. Есть веские аргументы для проведения диагностики толстого кишечника под анестезией, а именно:
-
Нет нестерпимой боли.
-
Пациент не испытывает дискомфорт, вздутие живота, слабость, головокружение.
-
Трубка эндоскопа двигается безпрепятственно, исследуя всю слизистую.
-
Можно безболезненно удалять полипы.
-
Гистологический материал берется качественно.
-
Во время колоноскопии под наркозом спокойно можно сделать снимки и внимательно изучить подозрительные участки.
-
Процедура длится недолго.
-
Пациент приходит в чувство сразу после колоноскопии.
Единственный минус диагностического аппаратного исследования кишечника, это стоимость и некоторые побочные явления. Диагностика ЖКТ с применением наркоза по стоимости варьирует в пределах 4000 до 20000 рублей. Но данные недостатки зависят от финансового положения больного, от уровня сервиса медицинского центра и от сложности диагноза плюс сопутствующие заболевания у пациента, возраста.
Непредвиденные последствия колоноскопии
К побочным явлениям относится общее состояние как температура, слабость, обморочное состояние, тошнота, рвота, а также прожилки крови в каловых массах на второй день после процедуры. К редким случаям относится прободение стенок кишки + повреждение селезенки, это бывает при эрозивном колите и болезни Крона, когда стенки кишечника очень тонкие и эндоскоп может пробить стенки кишечника. Даже при таком риске колоноскопия необходима для обнаружения и исключения рака. Такие осложнения бывают еще при некомпетентности врача или при случайных обстоятельствах. В исключении таких инцидентов лучше заранее найти хорошего специалиста или медицинское учреждение с достойной репутацией. К вашему внимаю: ответ на вопрос как лучше проходить колоноскопию под наркозом или без, можете получить только у лечащего врача, а ваше право – соглашаться с мнением специалиста!
Оцените статью |
|